Helseatlas radiologi andre del, MR
Dette helseatlaset omhandler bruk av polikliniske MR-undersøkelser av kolumna (ryggrad) for bosatte i helseforetakenes opptaksområder. Vil du fremheve ditt opptaksområde? Du kan markere det i alle figurer ved å klikke på søylen som tilhører det aktuelle opptaksområdet i en av figurene.
Atlaset består av tre tema. Det første er en samleanalyse for flere MR-undersøkelser som inkluderer hele eller deler av kolumna. De andre to beskriver de vanligste MR-undersøkelsene av kolumna, lumbosakral- (korsrygg) og cervikalkolumna (nakke).
MR kolumna (ryggrad)
Hovedfunn
- Det ble utført 62% flere polikliniske MR-undersøkelser av kolumna pr. 10 000 innbyggere i opptaksområdet Østfold sammenlignet med opptaksområdet Førde.
- Det var sannsynligvis uberettiget variasjon i bruken av MR kolumna blant de eldre.
- Det var overforbruk av MR-undersøkelser av kolumna, så mye som 57 000 undersøkelser i året havnet i en kategori med mistanke om unødvendige undersøkelser.
MR kolumna (ryggrad) er en samleanalyse som består av flere MR-undersøkelser (11 NCRP-koder) hvor hele eller deler av kolumna inngår, og de har til dels ulike indikasjoner.
Ryggraden er lang og vanligvis undersøkes kun en del av kolumna gjerne med spørsmål om degenerative forandringer som påleiringer på ryggvirvlene eller skiveutglidning. Kolumna deles gjerne i tre deler; 1. cervikalkolumna (nakkevirvlene), 2. torakalkolumna (brystvirvlene og 3. lumbosakralkolumna (lendevirvler med korsbein).
Noen ganger er det indikasjon for å undersøke hele kolumna, MR totalkolumna. Da er det ofte spørsmål om kreftsykdom har spredt seg til ryggvirvlene - noe som gir smerte og fare for nedsatt motorikk og sensibilitet. MR av hele kolumna er også standard ved utredning av multippel sklerose (MS) og ved inflammatorisk ryggsykdom.
Antall undersøkelser
Årlig ble det utført 160 000 polikliniske MR av hele eller deler av kolumna. Det utgjorde 26% av alle polikliniske MR-undersøkelser, og samlet refusjon utbetalt i 2022 var 91,6 millioner kroner.
- Opptaksområder
- Norge
Det ble utført 62% flere MR-undersøkelser av kolumna pr. 10 000 innbyggere i opptaksområdet Østfold sammenlignet med Førde. Dersom alle opptaksområdene hadde rate lik Østfold ville det nasjonalt øke antall undersøkelser med 25%, over 40 000 undersøkelser i løpet av ett år. Det tilsvarer en økning på 22 millioner kroner i utbetalt refusjon, gitt gjennomsnittlig refusjon i 2022 på 545 kr pr. undersøkelse.
Hvis alle opptaksområdene derimot hadde rate lik Førde ville det nasjonalt redusert antall undersøkelser med 23%. Det ville blitt gjennomført 37 000 færre undersøkelser og redusert årlig refusjon med 20 millioner kroner.
Offentlig/privat
Nesten 80% av polikliniske MR-undersøkelser av hele eller deler av kolumna ble utført ved private røntgeninstitutt. Det er fem opptaksområder med begrenset eller manglende tilgang på et privat tilbud, og de hadde derfor en lavere andel undersøkelser utført ved private røntgeninstitutt. Totalratene for disse opptaksområdene var lik eller under landsgjennomsnittet.
Alder og kjønn
Andel av befolkningen som fikk utført en MR av kolumna økte raskt for både menn og kvinner etter fylte 18 år, men økningen var større for kvinner enn for menn.
Størst andel kvinner fikk gjennomført undersøkelsen rundt 50-årsalderen, deretter sank andelen fram mot pensjonsalderen, for å nå en ny topp i slutten av 70-årene. En lavere andel menn fikk utført MR-undersøkelsen. I likhet med kvinner hadde menn en økning i slutten av 70-årene. Totalt ble 56% av undersøkelsene utført på kvinner.
Legemeldt sykefravær
Det ble årlig utført i underkant av 130 000 MR-undersøkelser av kolumna på befolkningen i yrkesaktiv alder, som var på omtrent 3,5 millioner personer i Norge. Halvparten av pasientene hadde minst en sykemelding samme kalenderår de gjennomgikk MR-undersøkelsen. Nesten 80% av pasientkontaktene hvor sykemelding ble skrevet var diagnosene fra ICPC-2-kapittel som omhandler muskel og skjelett. Videre fant vi at nesten 70% av pasientene med sykemelding hadde tre eller flere sykemeldinger det året. Det var ingen forskjell mellom kjønnene.
Sykemeldingene ble i all hovedsak utstedt av en allmennlege, 96%. De resterende sykemeldingene var fra kiropraktor, fysioterapeut eller fra spesialisthelsetjenesten.
Røntgen kolumna
Ved 8% av MR-undersøkelsene av kolumna ble det samtidig eller innen ett år i forkant utført en røntgen av kolumna. 1,5% ble gjennomført samme dag og 6,5% var i forkant av MR-undersøkelsen. Andelen som fikk en røntgenundersøkelse før MR var mer enn tre ganger så stor i opptaksområdet Vestre Viken sammenlignet med UNN. Det var en tydelig trend hvor andelen som fikk utført røntgen før MR ble redusert i nesten samtlige opptaksområder.
Vurdering
Vi valgte å utføre en samlet analyse av MR-undersøkelser hvor hele eller deler av kolumna inngår på grunn av stor variasjon i kodepraksis av de individuelle undersøkelsene. En sammenligning mellom opptaksområdene ville blitt misvisende for flere av de individuelle MR kolumna-undersøkelsene.
Folkehelserapporten fra FHI viste stor geografisk variasjon i bruk av helsetjenester knyttet til muskel- og skjeletthelse. I forhold til bruken av MR-undersøkelser av kolumna fant vi liten til moderat geografisk variasjon. Høyeste rate var kun 62% høyere enn laveste rate men totalt antall undersøkelser var så høyt at selv små prosentvise forskjeller i rate har vesentlig betydning for samlet ressursbruk. Den samlede analysen av MR kolumna inkluderte over en fjerdedel av alle polikliniske MR-undersøkelser i perioden 2018-2022, og hvis alle skulle hatt rate lik den høyeste, så måtte det blitt utført 40 000 ekstra undersøkelser årlig. I tillegg fant vi at bosatte i opptaksområder uten, eller med et begrenset, privat tilbud hadde en rate som var under gjennomsnittet. Det trekker i retning av at tilgang har betydning for tjenestebruk.Den nedadgående trenden i bruk av røntgenundersøkelse i forkant av MR-undersøkelsen tyder på en praksisendring, men i noe ulikt tempo i de enkelte opptaksområdene. Økonomi er ikke et insentiv da refusjon pr. 01.01.23 for røntgen av lumbosakral- eller cervikalkolumna (som det ble utført flest av) er i underkant av 10 kr pr undersøkelse. Tids- og ressursbruken ved å utføre bildetakingen samt beskrivelse av bildene kan derimot være betydelig. Mulige årsaker til denne observerte variasjonen kan være tilgang til maskinpark, ulik indikasjon og preferanser hos henviser eller radiolog.
Det kan være flere årsaker til den geografiske variasjonen i bruken av MR av kolumna, slik som ulik sykelighet i befolkningen, preferanser hos pasienter og behandler, tilgang til maskinpark og ulik henvisnings- og behandlingspraksis. Basert på de samlede resultatene for MR kolumna mener vi det sannsynligvis er både uberettiget variasjon og overforbruk av denne tjenesten.
Eldre
Årlig ble det utført 32 000 MR-undersøkelser av hele eller deler av kolumna blant de 770 000 av befolkningen som var 68 år eller eldre. Nasjonalt var raten for denne aldersgruppen 11% høyere sammenlignet med innbyggere under 68 år.
- Opptaksområder
- Norge
Det ble utført 73% flere MR-undersøkelser av kolumna hos de eldre bosatt i opptaksområdet til Diakonhjemmet sammenlignet med Førde. Størrelsen på den geografiske variasjonen var lik sammenlignet med befolkningen 18-67 år.
Offentlig/privat
En lavere andel av MR-undersøkelsene blant de eldre ble gjennomført ved private røntgeninstitutt, 70% sammenlignet med 81% for de yngre. Vi observerer at eldre bosatt i opptaksområdene uten et privat tilbud hadde rater under landsgjennomsnittet.
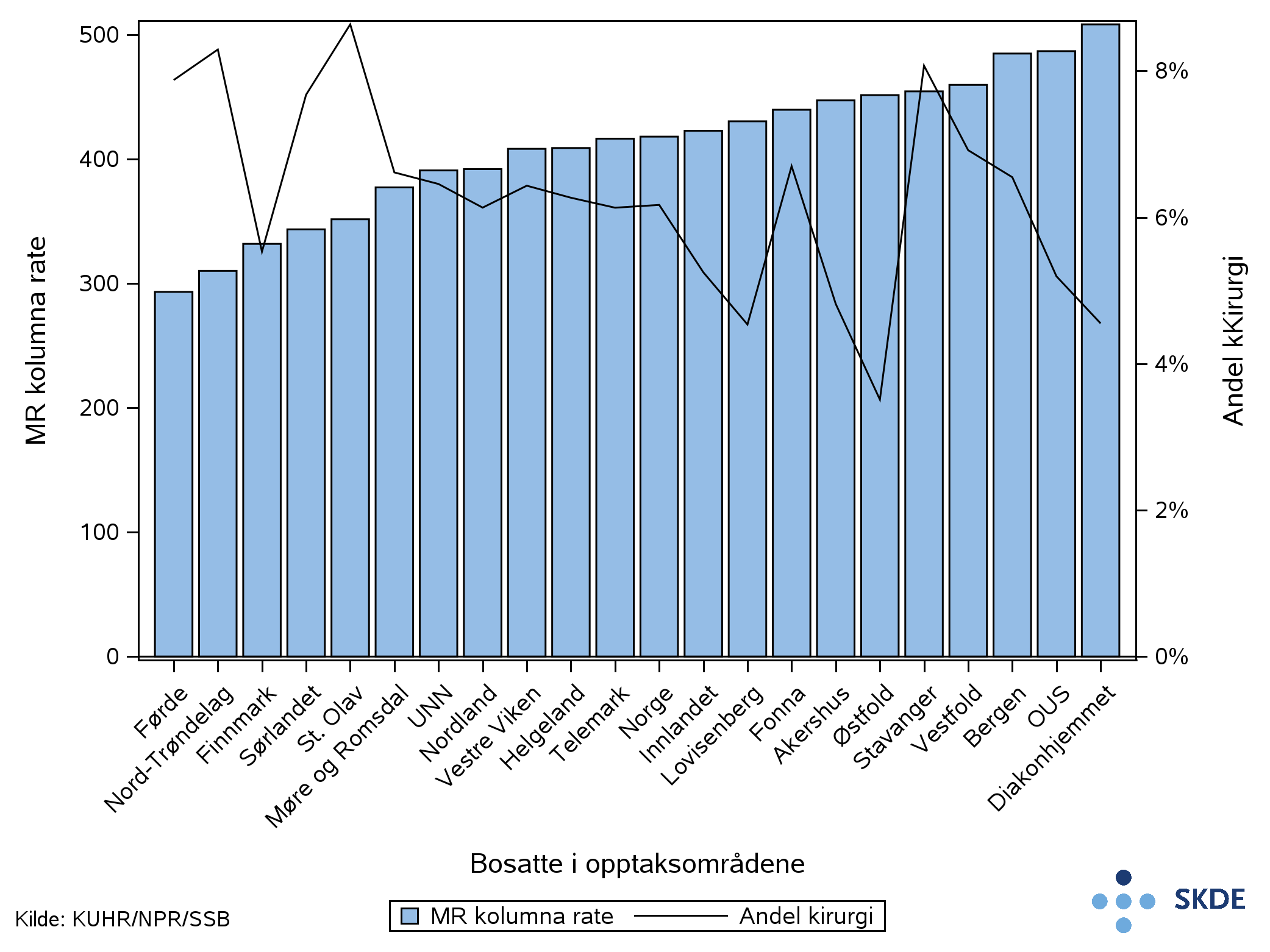
Kirurgi
MR-undersøkelser av kolumna er en del av diagnostikken som utføres i forkant av rygg- eller nakkekirurgi. Omtrent 6% av MR-undersøkelsene hos de eldre kunne knyttes til et kirurgisk inngrep innen ett år. Det var en litt større andel sammenlignet med 4% hos de yngre. Andel MR-undersøkelser som kunne knyttes til ett kirurgisk inngrep var dobbelt så høy for bosatte i opptaksområdet St. Olav sammenlignet med Østfold. Det er anvendt inklusjonskriterier fra Nasjonalt kvalitetsregister for ryggkirurgi, hvor de hyppigste årsakene til kirurgi var spinal stenose og lumbalt prolaps.
Vurdering
Det var høyere bruk av MR kolumna blant de eldre sammenlignet med de yngre. Flere av tilstandene hvor det er naturlig å utføre MR i diagnostisk øyemed er hyppigere forekommende hos eldre. Ikke uventet var også en lavere andel av undersøkelsene gjennomført ved private røntgeninstitutt. Det skyldes sannsynligvis at flere av de eldre var pasienter som ble fulgt opp i det offentlige, og derfor fikk gjennomført sine undersøkelser ved radiologisk avdeling på sykehuset. Eldre bosatt i de fem opptaksområdene uten et privat tilbud hadde rater under landsgjennomsnittet.
Når vi ser rate for MR kolumna opp mot andel MR-undersøkelser som kunne knyttes til kirurgi fant vi ingen sammenheng. Dette gjaldt et relativt lavt antall pasienter og tilfeldig variasjon kan ha betydning.
Vi mistenker at det var uberettiget variasjon i tjenestebruken av MR blant de eldre, men vi kjenner ikke rett nivå så det er vanskelig å vite om variasjonen var uttrykk for overforbruk i enkelte områder eller underforbruk i andre.
Unødvendige undersøkelser?
Ved omtrent 57 000 undersøkelser, dvs. 36%, av de årlige 160 000 MR-undersøkelsene av hele eller deler av kolumna hadde pasientene ingen relevant sykdomsdiagnose, hverken før eller etter MR-undersøkelsen.
- Opptaksområder
- Norge
Etter en kategorisering av de polikliniske MR-undersøkelsene basert på spesifiserte sykdomsdiagnoser fant vi at en betydelig andel av undersøkelsene som ble gjennomført havnet i en kategori med sannsynligvis unødvendige undersøkelser. Mellom opptaksområdene varierte andelen fra 40% til 30%.
Helsehjelpen pasientene mottok før MR-undersøkelsen kan gi oss en formening om hvorfor undersøkelsen ble rekvirert, og aktiviteten etter undersøkelsen kan gi en forståelse av eventuelle konsekvenser. Undersøkelsene av kolumna ble delt i tre eksklusive grupper basert på pasienthistorikk 180 dager før og etter MR.
De tre gruppene i prioritert rekkefølge er:
-
Spesifiserte sykdomsdiagnoser i spesialisthelsetjenesten
- rygg- og nakkelidelser, kirurgi i rygg- eller nakke, MS, ankyloserende spondylitt, psoriasisartritt, kreftsykdom
- ICD-10: M41-43, M45-48, M50-51, M53-54, G35, M07, M09, L40.5 og kapittel C.
-
Spesifiserte sykdomsdiagnoser i primærhelsetjenesten
- rygg- og nakkelidelser, reumatoid artritt, MS, kreftsykdom
- ICPC-2: L83, L84, L86, L88, N86, L70, N29, N99, A79, B72-74, D74-77, L71, N74, R84-85, S77, T71, U75-77, W72, X75-77, Y77-78.
-
Ingen av de spesifiserte sykdomsdiagnosene.
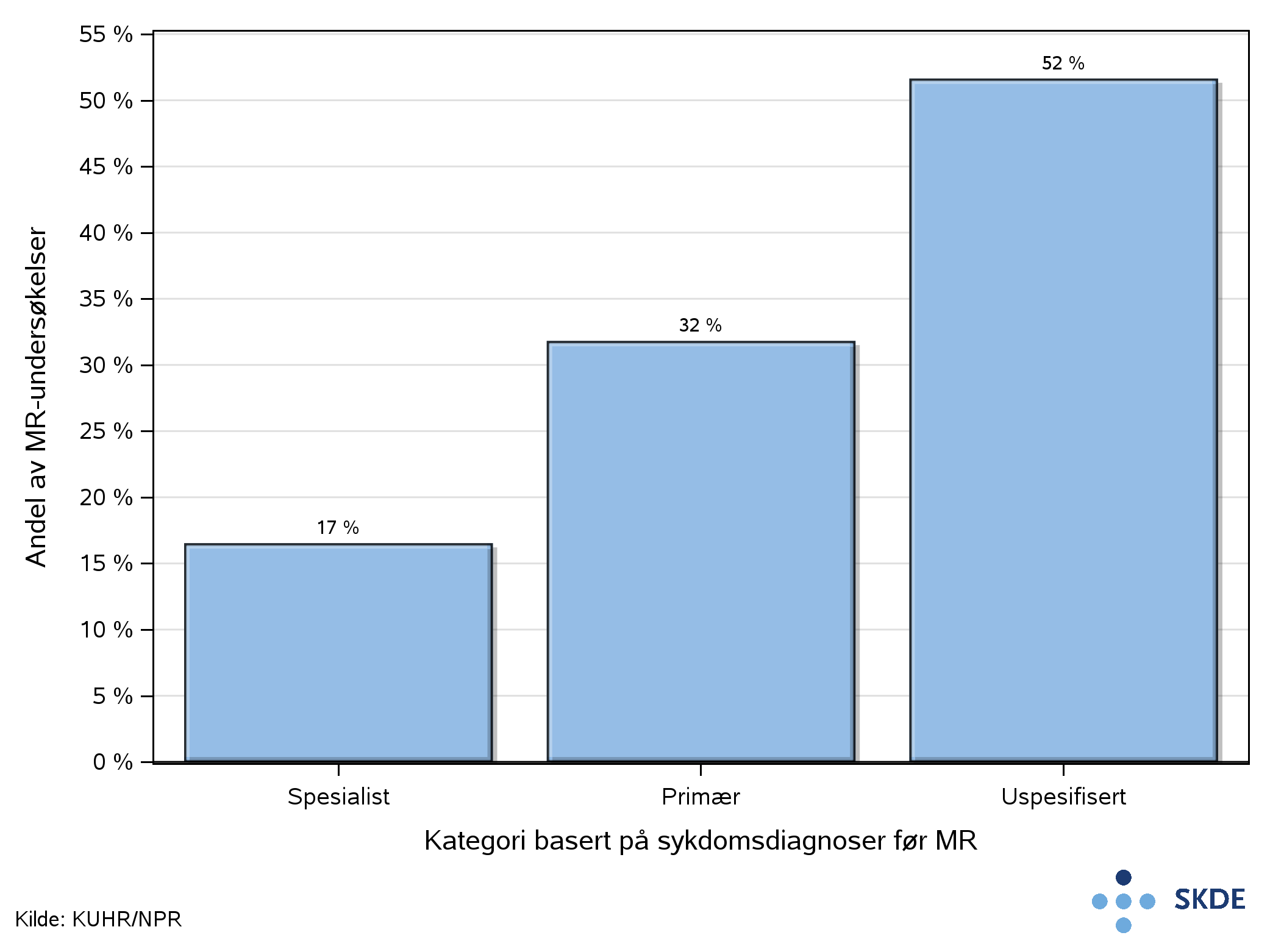
Kategorisering før undersøkelsen
17% av undersøkelsene kan knyttes til en pasientkontakt i spesialisthelsetjenesten med spesifiserte sykdomsdiagnoser som kan gi grunnlag for å rekvirere MR av kolumna. På bakgrunn av det antar vi at over 80% av de 160 000 MR-undersøkelsene var rekvirert fra primærhelsetjenesten.
Over halvparten av alle undersøkelsene var hos pasienter uten spesifiserte sykdomsdiagnoser før undersøkelsen. Denne pasientgruppen hadde i stor grad symptomdiagnoser fra ICPC-2-kodeverket relatert til nakke, rygg eller korsrygg.
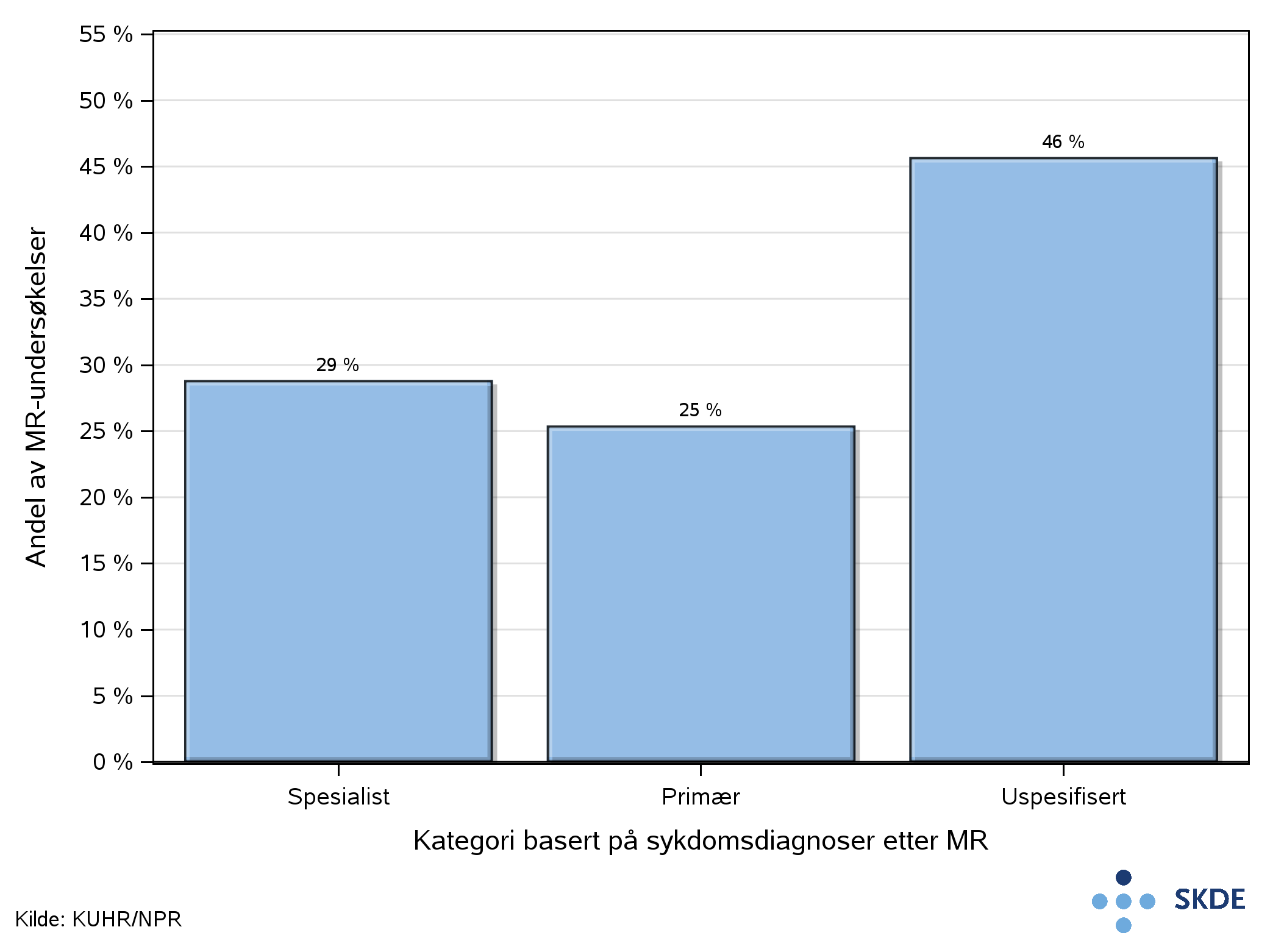
Kategorisering etter MR-undersøkelsen
Basert på aktiviteten etter MR-undersøkelsen av kolumna fant vi at andelen som kunne knyttes til en spesialistkontakt var 29%, som tilsvarer 46 000 av de 160 000 årlige MR-undersøkelsene. Resten av undersøkelsene fordelte seg på spesifisert sykdomsdiagnose i primærhelsetjenesten, 25%, og de uten spesifiserte sykdomsdiagnoser, 46%, som utgjorde den største kategorien.
Helhetlig perspektiv
Når vi ser samlet på helsehjelpen som ble gitt før og etter MR-undersøkelsene gir det et bilde av hvordan kategoriseringen av undersøkelsene endret seg.
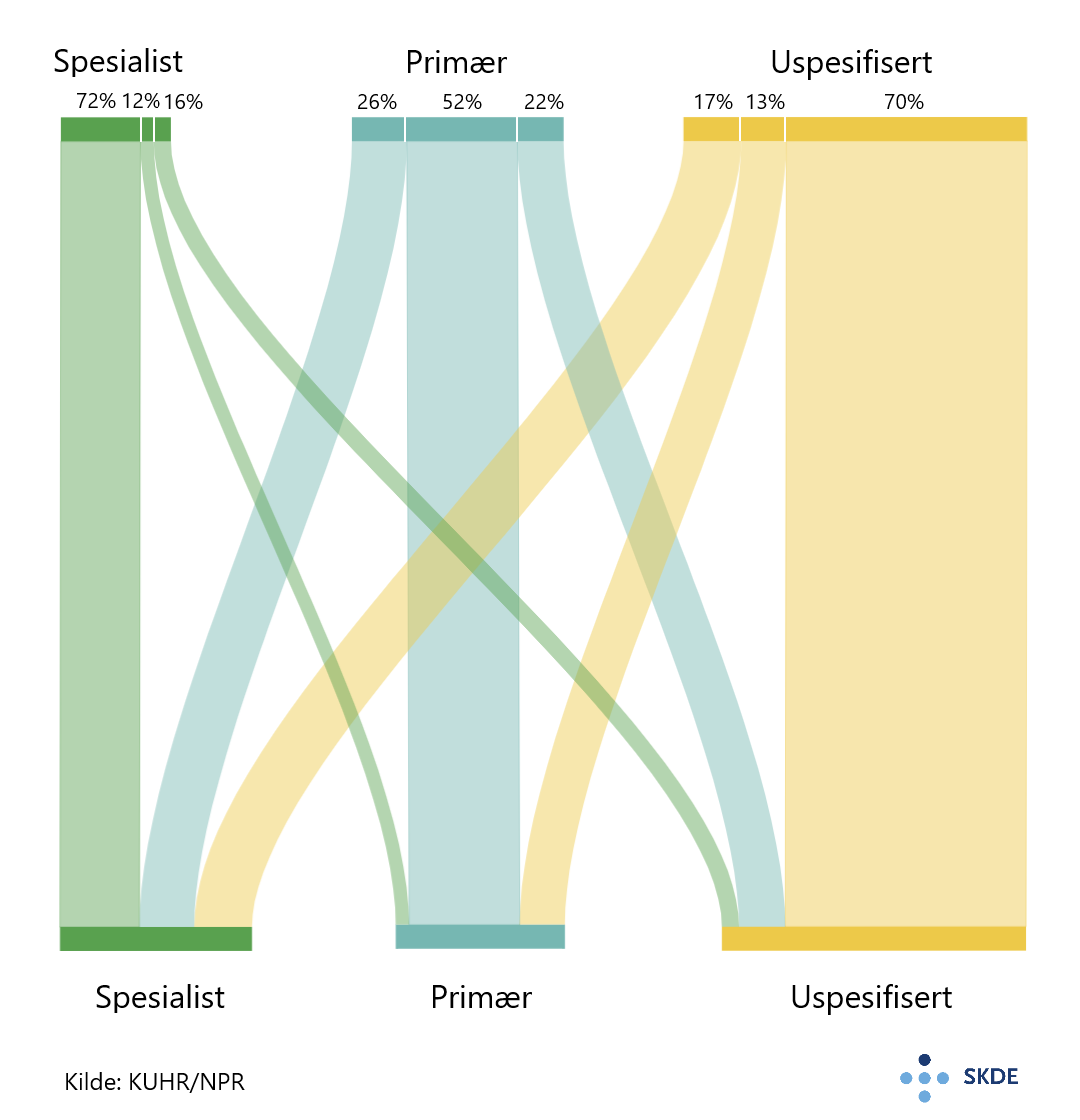
For de som var hos spesialist før undersøkelsen hadde 72% videre kontakt i spesialisthelsetjenesten etterpå. Blant pasientene som hadde sykdomsdiagnoser fra primærhelsetjenesten før MR-undersøkelsen ble 26% fulgt opp i spesialisthelsetjenesten etter MR, sammenlignet med 17% av de uten spesifiserte sykdomsdiagnoser.
I gruppen uten spesifiserte sykdomsdiagnoser forut hadde 70% ingen sykdomsdiagnoser etterpå heller. Denne gruppen utgjør 36% av MR-undersøkelsene av kolumna og vi mener det er sannsynlig at flere av disse undersøkelsene ble gjennomført unødig.
Alder og kjønn
Ved økende alder ble det en lavere andel undersøkelser i gruppen uten spesifiserte sykdomsdiagnoser. Hos pasienter 68 år eller eldre fant vi 29% av MR-undersøkelsene i den kategorien mot 38% hos de under 68 år. Det var ingen forskjell mellom kjønnene.
Svakheter og utfordringer
Siden vi ikke har tilgang på journaldata kan vi ikke vite sikkert om en observert aktuell sykdomsdiagnose var grunnlaget for rekvirering av MR-undersøkelsen. Nærhet i tid mellom pasientkontakten med sykdomsdiagnose og MR-undersøkelsen sannsynliggjør imidlertid at de var relatert.
I analysen har vi brukt en oppfølgingstid på seks måneder. Det kan være at noen pasienter fikk en spesialistkonsultasjon etter oppfølgingstiden. Dette vil gjelde et lite antall pasienter, vi har observert at de fleste har sin spesialistkontakt kort tid etter MR-undersøkelsen.
Det er i tillegg usikkerhet rundt kodepraksis i både primær- og spesialisthelsetjenesten. Noe av det er forsøkt tatt høyde for ved å inkludere både hoved- og bitilstander.
En utfordring med primærhelsetjenesten er innrapportert diagnose på refusjonskravet allmennlegen sender til Helfo. Overordnet er det en todeling av diagnosene i ICPC-2-kodeverket, symptom- og sykdomsdiagnoser. Det er vanlig praksis at det settes en symptomdiagnose ved uavklarte symptomer hos en pasient. Hvis senere undersøkelse, f.eks en MR bidrar til forklaring eller sikkerhet rundt sykdom, så settes en sykdomsdiagnose. Dette gjennomføres ikke konsekvent hos allmennleger, så praksis kan variere. Et annet aspekt er at pasienter ofte har flere problemstillinger som tas opp i en konsultasjon. Det må kun settes en hoveddiagnose på refusjonskravet for å få det godkjent, og det er ikke sikkert allmennlegen setter en bidiagnose som representerer den andre problemstillingen til pasienten. Det kan derfor være manglende sammenheng mellom diagnosen på refusjonskravet og grunnlaget for å rekvirere MR-undersøkelsen.
Vurdering
Det er grunn til å anta at det er overforbruk av MR-undersøkelser i Norge. Prosjektet IROS anslår at 20-50% av alle MR-undersøkelser internasjonalt er unødvendige. Riksrevisjonen (2017) fant i en ekstern gjennomgang av henvisninger innen muskel og skjelett at 79% hadde medisinsk indikasjon for å utføre MR eller CT. Den eksterne revisjonen var basert på henvisninger hvor pasienten fikk utført en undersøkelse, det vil si at henvisninger som hadde blitt avvist var ikke inkludert i revisjonen.
Vi mener at i kategorien uten spesifiserte sykdomsdiagnoser både før og etter MR-undersøkelsene av kolumna var det sannsynlig overforbruk. Denne kategorien omfatter 36% av alle MR kolumna.
Anbefalinger
I kategorien med sannsynlig overforbruk er de vanligste MR-undersøkelsene lumbosakral- og cervikalkolumna. For disse bildediagnostiske undersøkelsene finnes følgende anbefalinger:
Fra Gjør Kloke valg er det en anbefaling om å unngå bildediagnostikk ved korsryggsmerter uten varselsymptomer. Ved mistanke om ukomplisert skiveprolaps eller ukomplisert spinalstenose er bildediagnostikk kun indisert etter 4-6 uker konservativ behandling og dersom kirurgi overveies.
Fra Nasjonal faglig retningslinje for bildediagnostikk ved ikke-traumatiske muskel- og skjelettlidelser står det at bildediagnostikk kun bør vurderes hvis undersøkelsen gir klinisk viktig informasjon utover det en får ved sykehistorie og klinisk undersøkelse. Radiologisk diagnostikk er i hovedsak indisert ved tegn på nerverotsaffeksjon eller andre alvorlige patologiske forandringer.
Funn
Det vanligste forløpet var pasienter med kontakt hos fastlegen uten at det ble registrert en sykdomsdiagnose. De fleste fikk en symptomdiagnose tilknyttet nakke eller rygg. Ved påfølgende kontakt hos fastlege etter MR-undersøkelsen fikk noen en avklaring og det ble satt en sykdomsdiagnose. For flertallet ga imidlertid ikke MR et svar som førte til en sykdomsdiagnose.
For pasienter med kjent sykdom i forkant av MR hadde flere en spesialistkontakt i ettertid sammenlignet med de uten spesifisert sykdomsdiagnose. Det kan antyde at de i gruppen med sykdomsdiagnoser i større grad hadde lidelser som krevde en spesialistkonsultasjon. Det er ikke gitt at alle MR-undersøkelsene som ble knyttet til en spesialistkontakt var strengt nødvendige. Det kan være unødvendige MR-undersøkelser i alle tre kategoriene, men det er mer sannsynlig at de var i kategorien uten spesifiserte sykdomsdiagnoser før og etter.
Konklusjon
Det var liten geografisk variasjon i andelen MR-undersøkelser av kolumna hvor vi antar det kan være overforbruk. Det kan tolkes som om det var overforbruk i hele landet. Det er ikke urimelig da geografisk variasjon i bruk av denne MR-undersøkelsen også hadde liten til moderat variasjon. Konsekvensene av overforbruk av MR-undersøkelser kan være lengre ventetid og unødig bruk av kapasitet i et allerede presset helsevesen.
Denne analysen er en tilnærming til en utfordrende problemstilling. Med tilgang på henvisnings- eller journaldata ville vi med større sikkerhet kunne vite om det forelå adekvat indikasjon for MR-undersøkelsen eller ikke. Likevel, den store andelen av undersøkelser som ble gjennomført på pasienter med kun symptomdiagnoser både før og etter gir sterk grunn til å anta at det ble utført for mange MR-undersøkelser av kolumna uten tilstrekkelig indikasjon.
MR lumbosakralkolumna
Hovedfunn
- Det ble utført 75% flere polikliniske MR-undersøkelser av lumbosakralkolumna pr. 10 000 innbyggere i opptaksområdet Østfold sammenlignet med opptaksområdet Førde.
- Det var stor geografisk variasjon i bruk av røntgen lumbosakralkolumna før MR.
Vanlige indikasjoner for å utføre en poliklinisk MR-undersøkelse av lumbosakralkolumna er:
- lave ryggsmerter med utstråling
- spinal stenose
- spondylitt/diskitt
- ryggsmerter hos kreftpasienter.
Antall undersøkelser
Årlig ble det utført nesten 78 000 polikliniske MR lumbosakralkolumna. Det utgjorde 13% av alle polikliniske MR-undersøkelser, og samlet refusjon utbetalt i 2022 var 28 millioner kroner.
- Opptaksområder
- Norge
Det ble utført 75% flere MR lumbosakralkolumna pr. 10 000 innbyggere i opptaksområdet Østfold sammenlignet med opptaksområdet Førde. Dersom alle opptaksområdene hadde høyeste rate lik Østfold så ville det nasjonalt blitt gjennomført 21 000 flere undersøkelser, en økning på 28% i løpet av ett år. Det tilsvarer en økning på 7,9 millioner kroner i utbetalt refusjon, gitt gjennomsnittlig refusjon i 2022 på 365 kr pr. undersøkelse.
Hvis alle opptaksområdene derimot hadde nest laveste rate lik Førde så ville det nasjonalt blitt utført 20 600 færre undersøkelser, en reduksjon på 27% i løpet av ett år. Årlig refusjon ville blitt redusert med 7,5 millioner kroner.
Opptaksområdet Fonna med lavest rate inngår ikke i denne sammenligningen da innbyggerne i Fonna, sammen med Stavanger og Bergen, de siste to årene har fått endret tilbud fra standard MR lumbosakralkolumna til også å inkludere MR av bekken (MR bekken og deler av kolumna). Det er dermed ikke en reell reduksjon i bruken av MR-undersøkelser av lumbosakralkolumna, men endret praksis hvor et større anatomisk område undersøkes.
Innbyggerne i opptaksområdene Fonna, Stavanger og Bergen hadde en betydelig reduksjon i bruken av MR lumbosakralkolumna i årene 2021 og 2022, men hadde en mer enn tilsvarende økning i bruken av MR bekken og deler av kolumna. Hvis vi ser de i sammenheng ville innbyggerne i disse opptaksområdene hatt en bruk av MR lumbosakralkolumna på eller over landsgjennomsnittet. Utbetalt refusjon for den utvidede MR-undersøkelsen var på 500 kr mer pr. undersøkelse sammenlignet med MR lumbosakralkolumna, og ble utført ved private røntgeninstitutt.
Offentlig/privat
MR lumbosakralkolumna er en undersøkelse som oftest utføres som en planlagt poliklinisk avtale, og 79% ble gjennomført ved private røntgeninstitutt. Bosatte i opptaksområdene uten et privat tilbud gjennomgår undersøkelsen på en radiologisk avdeling på sykehus.
Alder og kjønn
Andel av befolkningen som fikk gjennomført en MR av lumbosakralkolumna økte fram mot 50-årene, deretter var andelen stabil fram til starten på 70-årene hvor det kom en rask økning, spesielt for kvinner.
Undersøkelsen ble utført i like stor grad på kvinner og menn frem til 40-års alder, men etter fylte 40 år var det en større andel kvinner. Totalt ble 52% av undersøkelsene utført hos kvinner.
Legemeldt sykefravær
Det ble årlig gjennomført i underkant av 60 000 MR-undersøkelser av lumbosakralkolumna på befolkningen i yrkesaktiv alder, som var på omtrent 3,5 millioner personer i Norge. Over halvparten av pasientene hadde minst en sykemelding samme kalenderår som de gjennomgikk MR-undersøkelsen. Ved over 80% av pasientkontaktene hvor sykemelding ble skrevet var diagnosene fra ICPC-2-kapittel som omhandler muskel og skjelett. Videre fant vi at over 70% av pasientene med sykemelding hadde tre eller flere sykemeldinger det året.
Ryggkirurgi
Nasjonalt fikk omtrent 6% av pasientene utført ryggkirurgi innen ett år etter MR-undersøkelsen. Det er anvendt inklusjonskriterier fra Nasjonalt kvalitetsregister for ryggkirurgi, hvor de hyppigste årsakene til kirurgi var spinal stenose og lumbalt prolaps. Mellom opptaksområdene varierte det fra 4% til 8%, men det var til dels store årlige variasjoner.
Tidstrend
Basert på aggregert statistikk fra Helfo kan vi si at bruken av poliklinisk MR-undersøkelse av lumbosakralkolumna har vært stabil siden 2017. Å sammenligne lengre bak i tid lar seg ikke gjøre da det i 2016/2017 kom nye NCRP-koder. En av dem var MR bekken og deler av kolumna som inkluderer anatomisk område som MR lumbosakralkolumna dekker, og medførte et brudd i kodelogikken ved at to separate undersøkelser ble gitt en samlekode.
Vurdering
Muskel- og skjelettsykdommer er et stort samfunnsproblem. Ifølge Folkehelserapporten fra FHI er ryggsmerter den vanligste tilstanden, og også den som koster samfunnet mest. FHI fant stor geografisk variasjon i bruk av helsetjenester knyttet til muskel- og skjeletthelse. Vi fant moderat geografisk variasjon i bruken av MR lumbosakralkolumna.
Fra Gjør kloke valg er det en anbefaling om å unngå bildediagnostikk ved korsryggsmerter uten varselsymptomer. Ved mistanke om ukomplisert skiveprolaps eller ukomplisert spinalstenose er bildediagnostikk kun indisert etter 4-6 uker konservativ behandling og dersom kirurgi overveies. Vi kan ikke ved hjelp av dataene i dette prosjektet svare på om konservativ behandling ble prøvd først eller om kirurgi ble overveid.
Riksrevisjonen (2017) gjennomgikk henvisninger innen muskel og skjelett, og fant at 79% hadde medisinsk indikasjon for å utføre MR eller CT. Den eksterne revisjonen var basert på henvisninger hvor pasienten hadde gjennomført en undersøkelse, det vil si at avviste henvisninger var ikke inkludert. Vi har ikke tilgang til indikasjonsstillingen for undersøkelsene, men hvis vi antar at den eksterne gjennomgangen av Riksrevisjonen er representativ for MR-undersøkelser av lumbosakralkolumna, så hadde ikke alle adekvat indikasjon.Basert på en overordnet vurdering mener vi det er sannsynlig at det ble gjennomført MR-undersøkelser av lumbosakralkolumna som ikke hadde konsekvenser for videre oppfølging og behandling av pasientene.
Tilleggsundersøkelser
En andel på 8% av pasientene gjennomgikk en ny MR lumbosakralkolumna innen ett år.
- Opptaksområder
- Norge
Gjentatte undersøkelser
8% av pasientene gjennomgikk en ny MR lumbosakralkolumna innen ett år. Bosatte i opptaksområdet UNN hadde høyest andel på 10%, mot lavest andel for bosatte i Nord-Trøndelag og Vestre Viken med 7%.
Røntgen lumbosakralkolumna
Ved 6% av MR-undersøkelsene av lumbosakralkolumna ble det innen ett år i forkant utført en røntgen av det samme området. Det ble utført røntgen nesten tre ganger så ofte for bosatte i opptaksområdet Møre og Romsdal som for bosatte i opptaksområdet UNN.
Tilsvarende så vi på andelen som fikk utført en røntgen av lumbosakralkolumna innen ett år etter MR-undersøkelsen. Det var en andel på 5% av MR-undersøkelsene, også her var det stor geografisk variasjon mellom opptaksområdene, fra to til ni prosent.
Den totale bruken av poliklinisk røntgen lumbosakralkolumna var nedadgående i perioden 2018 - 2022, fra 45 000 til 37 000 årlige undersøkelser. Det var også stor geografisk forskjell i den totale bruken, nesten tre ganger mellom høyeste og laveste rate.
Vurdering
Den geografiske variasjonen i andelen av pasienter som gjennomgikk en ny MR-undersøkelse av lumbosakralkolumna vurderes å være liten. Det er basert på forholdet mellom høyeste og laveste andel og den store årlige variasjonen.
Det var derimot stor geografisk variasjon i bruk av røntgen lumbosakralkolumna i forkant og etterkant av MR-undersøkelsen. MR av lumbosakralkolumna vil ofte være den foretrukne bildediagnostikken, og bruken av røntgen lumbosakralkolumna er derfor nedadgående. Mulige forklaringer kan være tilgang til maskinpark, preferanser eller ulik indikasjon, men den store variasjonen indikerer ulik behandlingspraksis.
MR cervikalkolumna
Hovedfunn
- Det ble utført 84% flere polikliniske MR-undersøkelser av cervikalkolumna pr. 10 000 innbygger i opptaksområdet Østfold sammenlignet med opptaksområdet Førde.
- Det var tegn til ulik praksis i bruk av samtidig bildediagnostikk av skulder.
De vanligste indikasjonene for å utføre en poliklinisk MR cervikalkolumna er:
- nakkesmerter med utstrålende smerte eller nedsatt kraft
- nakkesmerter hos pasient med benskjørhet
- nakkesmerter hos pasient med kreftdiagnose
- nakkesmerter med samtidig mistanke om infeksjon eller inflammasjon.
Antall undersøkelser
Årlig ble det utført 33 000 polikliniske MR cervikalkolumna. Det utgjorde 5% av alle polikliniske MR-undersøkelser, og samlet refusjon utbetalt i 2022 var 14 millioner kroner.
- Opptaksområder
- Norge
Det ble utført 84% flere MR cervikalkolumna pr. 10 000 innbyggere i opptaksområdet Østfold sammenlignet med opptaksområdet Førde. Dersom alle opptaksområdene hadde rate lik Østfold så ville det nasjonalt blitt utført 10 000 flere undersøkelser, en økning på 31% i løpet av ett år. Det tilsvarer en økning på 4,1 millioner kroner i utbetalt refusjon, gitt gjennomsnittlig refusjon i 2022 på 420 kr pr. undersøkelse.
Hvis alle opptaksområdene derimot hadde laveste rate lik Førde så ville det nasjonalt blitt utført nesten 9 700 færre undersøkelser, en reduksjon på 29% i løpet av ett år. Årlig refusjon ville blitt redusert med 4 millioner kroner.
Offentlig/privat
MR cervikalkolumna er en undersøkelse som oftest utføres som en planlagt poliklinisk avtale, og 82% ble gjennomført ved private røntgeninstitutt. Bosatte i opptaksområdene uten et privat tilbud gjennomgår undersøkelsen på en radiologisk avdeling på sykehus.
Alder og kjønn
Andel av befolkningen som fikk gjennomført undersøkelsen økte raskt i perioden fra ung voksen til i starten av 50-årene. Økningen var størst for kvinner. Etter toppen i 50-årene falt andelen tilsvarende raskt fram mot pensjonsalder, hvor den flatet ut i noen år, før den falt videre.
En større andel av den kvinnelige befolkningen under 65 år fikk gjennomført MR av cervikalkolumna. Etter 65 år var det mer likt mellom kjønnene. Totalt ble 58% av undersøkelsene utført hos kvinner.
Legemeldt sykefravær
Det ble årlig utført over 28 000 MR-undersøkelser av cervikalkolumna på befolkningen i yrkesaktiv alder, som var på omtrent 3,5 millioner personer i Norge. Over halvparten av pasientene hadde minst en sykemelding samme kalenderår som de gjennomgikk MR-undersøkelsen. Nesten 80% av pasientkontaktene hvor sykemelding ble skrevet var diagnosene fra ICPC-2-kapittel som omhandler muskel og skjelett. Videre fant vi at over 70% av pasientene med sykemelding hadde tre eller flere sykemeldinger det året.
Nakkekirurgi
Nasjonalt fikk omtrent 2,5% av pasientene utført nakkekirurgi innen ett år etter MR-undersøkelsen. Det er anvendt inklusjonskriterier fra Nasjonalt kvalitetsregister for ryggkirurgi, hvor de hyppigste årsakene til kirurgi var spinal stenose og lumbalt prolaps. Mellom opptaksområdene varierte det fra 1% til 3%, men det var til dels store årlige variasjoner.
Tidstrend
Basert på aggregert statistikk fra Helfo kan vi si at bruken av poliklinisk MR-undersøkelse av cervikalkolumna har vært stabil siden 2017. Å sammenligne lengre bak i tid lar seg ikke gjøre da det i 2016/2017 kom nye NCRP-koder. En av dem var MR caput med deler av kolumna som inkluderer anatomisk område som MR cervikalkolumna dekker, og medførte et brudd i kodelogikken ved at to separate undersøkelser ble gitt en samlekode.
Vurdering
Sykdom og plager fra muskel- og skjelettsystemet kan føre til omfattende helseplager som medfører redusert livskvalitet. Ifølge Folkehelserapporten fra FHI fører det til store samfunnskostnader i form av behandling i primær- og spesialisthelsetjenesten, i tillegg til kostnader knyttet til sykefravær. FHI fant stor geografisk variasjon i bruk av helsetjenester knyttet til muskel- og skjeletthelse. Vi fant moderat geografisk variasjon i bruken av MR cervikalkolumna.
Anbefalingen fra Nasjonal faglig retningslinje for bildediagnostikk ved ikke-traumatiske muskel- og skjelettlidelser er at de fleste muskel- og skjelettplager i utgangspunktet kan diagnostiseres basert på sykehistorie og funn ved klinisk undersøkelse. Radiologisk diagnostikk er i hovedsak indisert ved tegn på nerverotsaffeksjon eller andre alvorlige patologiske forandringer.
Riksrevisjonen (2017) gjennomgikk henvisninger innen muskel og skjelett, og fant at 79% hadde medisinsk indikasjon for å utføre MR eller CT. Den eksterne revisjonen var basert på henvisninger hvor pasienten hadde gjennomført en undersøkelse, det vil si at avviste henvisninger var ikke inkludert. Vi har ikke tilgang til indikasjonsstillingen for undersøkelsene, men hvis vi antar at den eksterne gjennomgangen av Riksrevisjonen er representativ for MR-undersøkelser av cervikalkolumna, så hadde ikke alle adekvat indikasjon.Basert på en overordnet vurdering mener vi det er sannsynlig at det ble gjennomført MR-undersøkelser av cervikalkolumna som ikke hadde konsekvenser for videre oppfølging og behandling av pasientene.
Tilleggsundersøkelser
Ved 17% av MR-undersøkelsene av cervikalkolumna ble det samtidig eller innen 30 dager før eller etter, utført bildediagnostikk av skulder.
- Opptaksområder
- Norge
Skulder
Bosatte i opptaksområdene Fonna og Bergen hadde høyest andel på 21%, mot lavest andel for bosatte i Helgeland med 11%. Nasjonalt virket det å være en svakt økende trend å ta bildediagnostikk av skulder sammen med MR cervikalkolumna.
Gjentatte undersøkelser
5% av pasientene gjennomgikk en ny MR cervikalkolumna innen ett år. Det gjaldt et lavt antall undersøkelser og det var betydelig årlig variasjon.
Røntgen cervikalkolumna
Det ble gjennomført samtidig røntgen av cervikalkolumna ved 4% av MR-undersøkelsene av cervikalkolumna. Bosatte i opptaksområdet Vestre Viken gjennomgikk en røntgen samtidig ved 30% av undersøkelsene. Det var flere opptaksområder hvor pasienter ikke fikk gjennomført røntgen og MR samtidig.
Vurdering
Nakke og skulderplager er ofte relatert, og ikke uventet fant vi bildediagnostikk av skulder sammen med nakke. Det var en svakt økende trend i perioden, og den geografiske variasjonen kan indikere ulik praksis.
Et lavt antall pasienter gjennomgikk en ny MR av cervikalkolumna innen ett år. De store årlige variasjonene tyder på et stort innslag av tilfeldig variasjon. Det er derfor ikke grunnlag for å vurdere den geografiske variasjonen.
Det var også et lavt antall pasienter som fikk utført en røntgen samtidig med MR-undersøkelsen av cervikalkolumna. Ved privat røntgeninstitutt i Vestre Viken har det rutinemessig vært utført røntgen samtidig med MR hos pasienter over 50 år. Bakgrunnen for valg av aldersgrense skal ha vært at eldre pasienter med større sannsynlighet hadde degenerative benpåleiringer i nakken, og som røntgen var tiltenkt å skulle avdekke. Praksisen med rutinemessig røntgen ble avsluttet i 2023. Kostnadene ved å utføre røntgen-undersøkelsene og beskrive bildene overstiger refusjonen som gis, pr 01.01.23 var den på 10 kroner.
Definisjon og metode
Definisjoner
Sekundær granskning
Undersøkelser som inkluderer NCRP-kode for sekundær granskning (ZTX0BC) er ekskludert fra analysene. Sekundær granskning innebærer at en tidligere utført radiologisk undersøkelse er vurdert/gransket. Det utgjør fra 50–63 000 regninger pr år i perioden 2018–2022. En stor andel av regningene med slik kode er rapportert fra Radiumhospitalet.
Offentlig og privat
Offentlig er radiologiske avdelinger ved sykehus. Det inkluderer ideelle organisasjoner med langsiktig avtale med regionale helseforetak.
Privat er private røntgeninstitutt: Aleris/Evidia, Unilabs og Helsehuset røntgen.
Bildeundersøkelser for innlagte pasienter
Data for bruk av MR-undersøkelser for inneliggende pasienter er ikke tilgjengelig for landet samlet enda. Derfor omhandler dette atlaset kun polikliniske bildeundersøkelser.
MR kolumna (av ryggraden) er en undersøkelse som ofte utføres poliklinisk. For å få en oversikt over undersøkelser som utføres poliklinisk eller som innlagt har SKDE fått tilgang til et aggregert datasett med alle radiologiske bildeundersøkelser for pasienter som ble behandlet i opptaksområdene til Helse Nord. For MR cervikalkolumna og lumbosakralkolumna var det ca. 95 % av aktiviteten utføres poliklinisk.
For alle undersøkelsene er det lite variasjon mellom de fire opptaksområdene i Helse Nord RHF, og andelen er stabil for årene 2018–2022.
Refusjoner
Alle NCRP-kodene er tilknyttet refusjonskategorier og satser, disse er spesifisert av HELFO i “Regelverk og refusjon for sjukehus og poliklinikk”. Den faktiske utbetalte refusjonen ved et pasientoppmøte med f.eks MR cervikalkolumna kan være høyere enn den satsen for MR cervikalkolumna fordi det også utføres andre undersøkelser ved samme pasientoppmøte.
I beregningene av økonomiske effekter er det brukt gjennomsnittlige faktiske utbetalte refusjoner i 2022 i forbindelse med den aktuelle undersøkelsen.
Om Atlaset
Datagrunnlag
Datagrunnlaget for atlaset er utleverte data fra KUHR (Kontroll og utbetaling av helserefusjoner) over poliklinisk radiologi finansiert av det offentlige i perioden 2018–2022. Radiologiske undersøkelser som ikke er betalt av det offentlige, men f.eks hvor pasienten betaler selv, har helseforsikring e.l inngår ikke her. I Strategi for rasjonell bruk av bildediagnostikk fra Helsedirektoratet angis det at omtrent 9 % av aktiviteten fra 2017 hos de private røntgeninstituttene er egenbetalte (inkl. forsikringer).
I tillegg har vi aktivitetsdata for pasienter med MR-undersøkelser av hele eller deler av kolumna (ryggrad) for perioden inntil ett år før MR-undersøkelsen utføres, til minst ett år etter utført undersøkelse. Det inkluderer data fra KUHR som inneholder aktivitet i kommunehelsetjenesten (fastlege, legevakt, fysioterapi osv), og data fra NPR (Norsk pasientregister) med aktivitet fra spesialisthelsetjenesten.
Informasjon om indikasjon og henvisning er ikke tilgjengelig, eller er av dårlig kvalitet, i datamaterialet fra KUHR.
Innbyggertall er hentet fra SSB.
Fraskrivelse: Publikasjonen har benyttet data fra KUHR og NPR, Forfatterne/SKDE er eneansvarlig for tolkning og presentasjon av de utleverte data. KUHR/NPR har ikke ansvar for analyser eller tolkninger basert på de utleverte data.
Inndeling i opptaksområder
De regionale helseforetakene har et sørge-for-ansvar for å sikre gode og likeverdige spesialisthelsetjenester til alle som trenger det når de trenger det, uavhengig av blant annet bosted, jf. helseforetaksloven § 1. I praksis er det de enkelte helseforetak samt private aktører som har avtale med et regionalt helseforetak som tilbyr og utfører helsetjenestene. Hvert helseforetak har et opptaksområde som inkluderer bestemte kommuner og bydeler. Ulike fagfelt kan ha ulike opptaksområder, og enkelte tjenester er funksjonsfordelt mellom ulike helseforetak og/eller private aktører. I Helseatlasene fra SKDE er det som regel spesialisthelsetjenestens opptaksområder for medisinsk øyeblikkelig hjelp som brukes.
Størrelsen på helseforetakenes opptaksområder varierer betydelig, som vist i figuren.
Det er også forskjeller i befolkningssammensetningen i opptaksområdene, særlig når det gjelder befolkningens alder. Median alder varierer fra 44 år for bosatte i opptaksområdene Innlandet og Helgeland til 32 år for bosatte i opptaksområdet Lovisenberg. Alle rater og andeler som er beregnet i atlaset er derfor kjønns- og aldersjustert slik at de skal være sammenliknbare (standardisert mot Norges befolkning i 2019).

Listen under viser hvilke helseforetak eller sykehus det er definert opptaksområder for og kortnavnene på disse som brukes i atlaset.
| Opptaksområde for | Kortnavn |
|---|---|
| Finnmarkssykehuset HF | Finnmark |
| Universitetssykehuset i Nord-Norge HF | UNN |
| Nordlandssykehuset HF | Nordland |
| Helgelandssykehuset HF | Helgeland |
| Helse Nord-Trøndelag HF | Nord-Trøndelag |
| St. Olavs hospital HF | St. Olavs |
| Helse Møre og Romsdal HF | Møre og Romsdal |
| Helse Førde HF | Førde |
| Helse Bergen HF | Bergen |
| Helse Fonna HF | Fonna |
| Helse Stavanger HF | Stavanger |
| Sykehuset Østfold HF | Østfold |
| Akershus universitetssykehus HF | Akershus |
| Oslo universitetssykehus HF | OUS |
| Lovisenberg diakonale sykehus | Lovisenberg |
| Diakonhjemmet sykehus | Diakonhjemmet |
| Sykehuset Innlandet HF | Innlandet |
| Vestre Viken HF | Vestre Viken |
| Sykehuset i Vestfold HF | Vestfold |
| Sykehuset Telemark HF | Telemark |
| Sørlandet sykehus HF | Sørlandet |
Faglig forankring for arbeidet
I arbeidet med atlaset har vi hatt stor nytte av å diskutere utvalgsdefinisjoner og analyser med referansegruppen; Panchakulasingam Kandiah (Ass.fagdirektør Helse Vest RHF), Aslak Bjarne Aslaksen (Klinikkdirektør Helse Bergen og leder Radiologinettverket i Helse Vest), Bjørn Hofmann (Professor ved Institutt for helsevitenskap, NTNU Gjøvik), Elin Kjelle (Post.Doc ved Institutt for helsevitenskap, NTNU Gjøvik) og Fredrik Nomme (Leder Radiologisk Forening og Medisinsk sjef Unilabs).
I tillegg har vi fått verdifulle kommentarer og innspill fra; Peder A. Halvorsen (spesialist i allmennmedisin, professor ved fagenheten for primærmedisin UIT), Normund Svoen (Kommunelege/fastlege, Florø), Marit Herder (spesialist i radiologi, UNN HF), Janna Berg (overlege, spesialist i indremedisin og lungesykdommer, Sykehuset i Vestfold), Tor Ingebrigtsen (spesialist i nevrokirurgi, overlege ved UNN HF, professor ved UiT) og Tore Kristian Solberg (spesialist i nevrokirurgi, overlege UNN HF, professor ved UiT, faglig leder for Nasjonalt kvalitetsregister for ryggkirurgi).
Har du spørsmål?
Har du spørsmål, ris eller ros? Ta gjerne kontakt!
Du kan kontakte oss ved å sende en e-post til helseatlas@skde.no.



